organe problème de pénurie pour la transplantation est urgent pour toute l'humanité dans son ensemble. Environ 18 personnes meurent chaque jour à cause du manque de donneurs d'organes et des tissus mous, et ne pas attendre leur tour. La transplantation d'organes dans le monde moderne pour la plupart fait des personnes mortes, qui, au cours de sa vie ont signé les documents de leur consentement au don après la mort.
Quelle est la transplantation
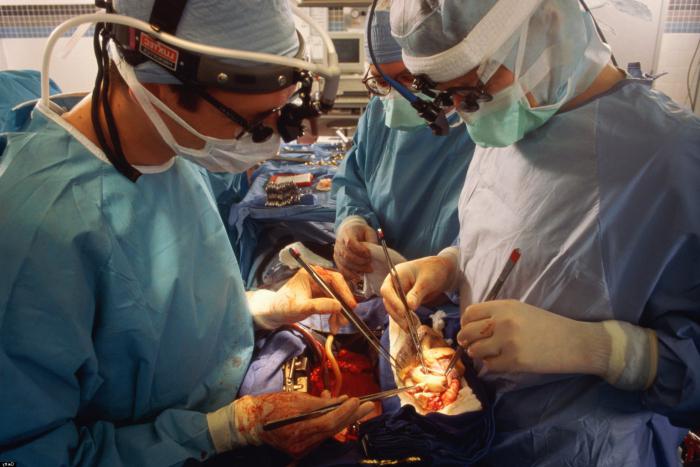
La transplantation d'organes est le prélèvement d'organes ou de tissus mous du donneur et de les transférer au destinataire. La direction principale de la transplantation est la transplantation de vitaux organes – à savoir, les autorités, sans laquelle l' existence est impossible. Ces organes comprennent le cœur, les reins et les poumons. Alors que d'autres organes tels que le pancréas, peut remplacer la thérapie de remplacement. A ce jour, de grandes attentes pour une extension de la vie d'une personne donne la transplantation d'organes. La transplantation a été pratiquée avec succès. Ce changement de cœur, les reins, le foie, la glande thyroïde, de la cornée, de la rate, les poumons, les vaisseaux sanguins, la peau, le cartilage et de l' os pour créer un cadre en vue de le nouveau tissu formé dans l'avenir. Pour la première fois une greffe de rein pour éliminer patient souffrant d'insuffisance rénale aiguë a été réalisée en 1954, les donateurs ont des jumeaux identiques. La transplantation d'organes en Russie a été réalisée par l'académicien Petrovskim B. V. en 1965.
Quels sont les différents types de transplantation
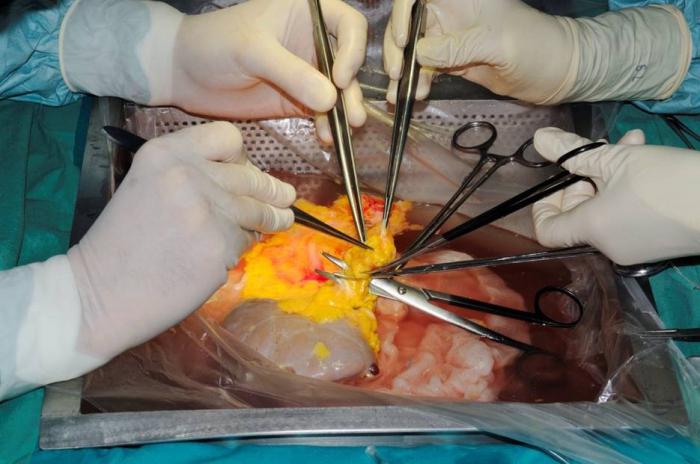
Dans le monde, il y a tant de personnes malades en phase terminale nécessitant une transplantation d'organes internes et des tissus mous ainsi que les méthodes traditionnelles de traitement du foie, du rein, du poumon, coeur, donner seulement un soulagement temporaire, mais ne change pas fondamentalement l'état du patient. La transplantation d'organes existe quatre types. Le premier d'entre eux – allotransplantation – a lieu dans le cas où le donneur et le receveur appartiennent à la même espèce, et le second type sont xénotransplantation – les deux sujets appartiennent à des espèces différentes. Dans le cas où la transplantation de tissus ou d' organes produits à partir de vrais jumeaux ou des animaux élevés en raison de l' accouplement consanguin, l'opération est appelée izotransplantatsiey. Dans les deux premiers cas, le bénéficiaire peut subir le rejet des tissus, qui est causée par la défense immunitaire de l'organisme aux cellules étrangères. Et dans des échantillons de tissus connexes généralement mieux réussir. Le quatrième type comprend autotransplantation – tissus et organes transplanter dans un corps.
témoignage
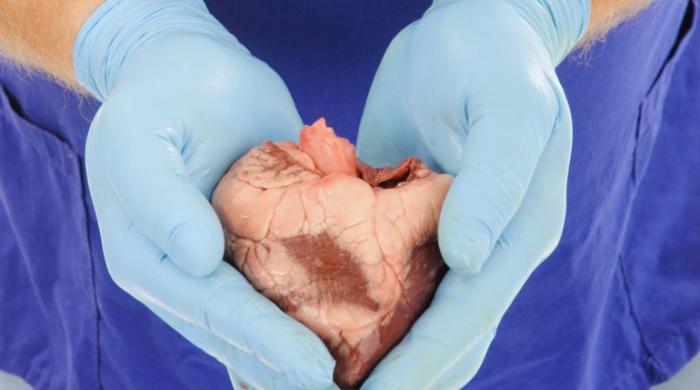
Comme le montre la pratique, le succès des opérations est en grande partie due à un diagnostic en temps opportun et de déterminer avec précision la présence de contre-indications, ainsi que des organes transplantation a été réalisée en temps opportun. La transplantation doit être prédite avec l'état du patient avant l'opération et après. La principale indication de la chirurgie est la présence de défauts incurables, les maladies et les pathologies qui ne peuvent pas être traitées méthodes thérapeutiques et chirurgicales, ainsi que menacer la vie du patient. Lorsque la transplantation chez les enfants l'aspect le plus important est de déterminer le moment optimal pour la chirurgie. Selon les experts de l'institution comme l'Institut de transplantation, de reporter l'intervention ne doit pas être effectuée sur la période excessivement longue, comme un retard dans le développement d'un jeune corps peut devenir irréversible. La transplantation est indiquée dans le cas du pronostic de vie positive après l'opération en fonction de la forme de la pathologie.
Transplantation d'organes et de tissus
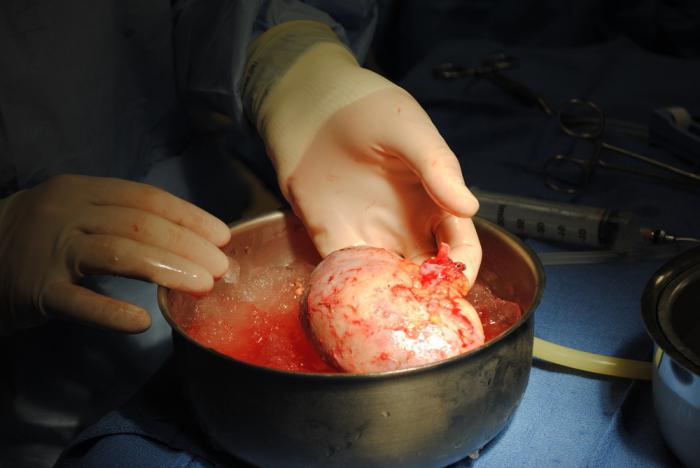
Dans la transplantation, l'autotransplantation la plus répandue, car elle élimine le rejet d'incompatibilité et les tissus. Dans la plupart des opérations menées sur la transplantation de la peau, le tissu adipeux et le muscle, du cartilage, des fragments d'os, nerfs, péricarde. veines généralisées et une greffe vasculaire. Cela a été rendu possible grâce au développement de la microchirurgie et d'équipements modernes à ces fins. La grande réussite de la transplantation est la transplantation des orteils au pied sur la brosse. Par transplantation autologue comprend également la transfusion de son propre sang avec une grande perte de sang pendant la chirurgie. Lorsque allogreffe souvent transplanté la moelle osseuse, les vaisseaux sanguins, le tissu osseux. Ce groupe de problèmes de transfusion sanguine de parents. De manière significative rarement effectué la chirurgie de transplantation du cerveau, tant que cette opération doit faire face à de grandes difficultés, mais le transfert de segments individuels des animaux pratiqué avec succès. greffe de pancréas vous permet d'arrêter le développement d'une telle maladie grave comme le diabète. Ces dernières années, 7-8 en 10 des opérations sont couronnées de succès. En même temps, pas complètement transplanté le corps entier, mais seulement une partie – des cellules des îlots qui produisent l'insuline.
Loi sur la transplantation d'organes dans la Fédération de Russie
Sur le territoire de l'industrie de la transplantation de notre pays est régie par la loi de la Fédération de Russie de 22.12.92 « sur la transplantation d'organes et (ou) de tissus humains ». En Russie, le plus souvent effectué des transplantations rénales, parfois le cœur, le foie. du droit greffe d'organe considère cet aspect comme un moyen de sauver la vie et la santé des citoyens. Toutefois, cette loi une priorité considère la préservation de la vie du donneur vers la santé du bénéficiaire. Selon la loi fédérale sur la transplantation d'organes, les objets peuvent être la moelle osseuse, le cœur, les poumons, les reins, le foie et d' autres organes et tissus internes. Le prélèvement d'organes peut être porté comme une personne vivante, et le défunt. La transplantation d'organes est effectuée qu'avec le consentement écrit du bénéficiaire. Les bailleurs de fonds ne peuvent être des personnes capables qui ont subi un examen médical. La transplantation d'organes en Russie est effectué gratuitement, comme la vente d'organes est interdite par la loi.
Les bailleurs de fonds en matière de transplantation
Selon l'Institut de transplantation, chaque personne peut être un donneur pour les transplantations d'organes. Pour les personnes de moins de dix-huit ans, vous avez besoin d'une autorisation parentale à l'opération. Lors de la signature du consentement au don d'organes après le diagnostic de la mort et de l'examen médical, ce qui vous permet de déterminer quels organes peuvent être transplantés. Sont exclus de la liste des donneurs pour les transplantations d'organes et de tissus porteurs du VIH, le diabète, le cancer, les maladies rénales, cardiaques et d'autres pathologies graves. Une transplantation connexe est habituellement effectuée pour les organes appariés – reins, des poumons et des organes non appariés – foie, de l'intestin, le pancréas.
Contre-indications à la transplantation
La transplantation d'organes a des contre-indications en raison de la présence de maladies qui peuvent être aggravés par suite de l'opération et de menacer la vie du patient, y compris fatale. Toutes les contre-indications sont divisés en deux groupes: absolus et relatifs. Par absolue comprennent:
- maladies infectieuses dans d'autres organes sur un pied d'égalité avec ceux qui envisagent de remplacer, y compris la présence de la tuberculose, le SIDA;
- perturbation du fonctionnement des organes vitaux, des lésions du système nerveux central;
- cancers;
- la présence de malformations et d'anomalies congénitales, ne sont pas compatibles avec la vie.
Cependant, au cours de la période de préparation pour la chirurgie en raison du traitement et l'élimination des nombreux symptômes de contre-indications absolues passer dans la catégorie relative.
greffe du rein
Particulièrement important en médecine prend une greffe de rein. Comme il est un organe associé, il est retiré du donneur ne troubles observés du corps, menaçant sa vie. En raison des particularités de l'approvisionnement en sang au rein greffé survit bien dans les bénéficiaires. Premières expériences sur les transplantations rénales ont été réalisées chez les animaux en 1902, un chercheur E. Ullman. Lorsque receveur de greffe, même en l'absence de traitements de soutien pour prévenir le rejet de l'organe étranger a vécu un peu plus de six mois. Dans un premier temps, le rein greffé à la cuisse, mais plus tard, avec le développement de la chirurgie ont eu lieu la chirurgie de transplantation dans sa région pelvienne, cette méthode est pratiquée à ce jour. La première greffe de rein a été réalisée en 1954 entre jumeaux identiques. Ensuite, il a eu lieu en 1959. L'expérience d'un faux jumeaux de greffe de rein, et la technique utilisée pour contrer le rejet de greffe, et il a fait ses preuves dans la pratique. de nouveaux outils qui peuvent bloquer les mécanismes naturels du corps, y compris azathioprine a été découvert, ce qui supprime ont été identifiés les défenses immunitaires de l'organisme. Désormais en transplantation sont devenus immunodépresseurs largement utilisés.
organismes de conservation
Tout organe vital, qui est destiné à une transplantation sans approvisionnement en sang et l'oxygène est soumis à des changements irréversibles, après quoi il est considéré comme impropre à la transplantation. Pour tous les organes, cette période est calculée de différentes façons – pour le cœur, le temps est mesuré en minutes, pour un rein – quelques heures. Par conséquent, l'objet principal de la transplantation est de préserver les organes et maintenir leurs performances jusqu'à la transplantation dans un autre organisme. Pour résoudre ce problème, utilisez la mise en conserve, ce qui est de fournir le corps avec de l'oxygène et refroidi. Rein afin que vous pouvez économiser pendant quelques jours. la conservation des organes peut augmenter le temps pour ses recherches et la sélection des bénéficiaires.
Chacun des corps après réception nécessairement soumis à la préservation, cela est placé dans un récipient avec de la glace stérile, puis procéder à une solution de conservation spéciale à une température de 40 degrés Celsius. Le plus souvent utilisé pour ces solutions de fins appelé Custodiol. Perfusion est considéré comme entièrement utilisé lorsque la bouche de la greffe de veine fasse saillie solution de conservation du sang pur, sans impuretés. Après ce corps est placé dans une solution de conservation, qui est laissée au moment de l'opération.
le rejet de greffe
Lors de la transplantation du transplant dans l'organisme receveur, il devient l'objet de la réponse immunologique. Par conséquent, le destinataire de protection réaction du système immunitaire a lieu un certain nombre de processus au niveau cellulaire qui conduisent à un rejet de l'organe transplanté. Ces processus sont expliqués génération d'anticorps spécifiques donneurs et les antigènes du système immunitaire du receveur. Il existe deux types de rejet – humorale et suraigu. Dans les formes aiguës développer à la fois le mécanisme de rejet.
Réhabilitation et traitement immunosuppresseur
Pour éviter cet effet secondaire du traitement immunosuppresseur est prescrit en fonction du type de l'opération, le groupe sanguin, le degré de compatibilité du donneur et du receveur, et l'état du patient. Le rejet le plus petit observé dans la transplantation d'organes connexes et les tissus, comme dans ce cas, en règle générale, 3-4 antigène de 6 coïncident. Par conséquent, une dose plus faible de immunodépresseurs. La meilleure survie démontre une transplantation du foie. La pratique montre que le corps montre une plus que le taux de survie de dix ans après la chirurgie chez 70% des patients. réaction prolongée du chimérisme receveur et la greffe se produit, ce qui permet de diminuer le temps progressivement la dose de immunodépresseurs jusqu'au rejet complet d'entre eux.











